Quand la plaie raconte une autre histoire
Dans ce dernier volet sur l’hyperbourgeonnement, je souhaite partager un cas particulièrement instructif concernant une patiente de 81 ans.
👵 Le Contexte :
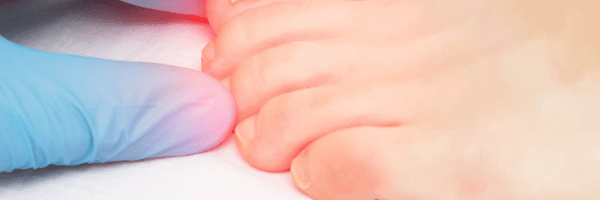
La patiente, souffrant de dermatoporose, consulte pour un ulcère au mollet gauche, apparu après une déchirure cutanée et évoluant dans un contexte d’insuffisance veino-lymphatique.
🔍 Examen et Traitement :
Initialement, l’ulcère présentait un hyperbourgeonnement. Un traitement comprenant des dermocorticoïdes sous pansement hydrocellulaire siliconé, associé à des mesures de contention et d’hygiène (repos avec jambes surélevées), a été mis en place.
🔄 Suivi :
Quinze jours après le début du traitement, la patiente revient pour un suivi. L’œdème est bien maîtrisé et l’hyperbourgeonnement a disparu. Cependant, contrairement à ce qu’on espère habituellement, l’ulcère n’a pas réduit de taille. Bien que la surface de la plaie semble plane, la taille de l’ulcère reste inchangée. De plus, un liseré inflammatoire est toujours présent autour de la plaie, sans processus d’épidermisation, et la zone périphérique ainsi que le fond de l’ulcère restent inflammatoires.
🔬 Découverte :
Des biopsies réalisées au punch, révèlent un carcinome basocellulaire. La patiente est alors prise en charge par un chirurgien plasticien pour une exérèse complète de la lésion. La cicatrisation se poursuit sans greffe, aidée par un pansement spécialisé et une contention continue.
La patiente est prise en charge par un chirurgien plasticien qui réalise une exérèse complète de la lésion, sans recourir à une greffe. La plaie creusante est laissée en cicatrisation dirigée. Un pansement composé d’alginate de calcium est appliqué pour favoriser ce processus, recouvert d’un pansement hydrocellulaire à bordure siliconée, avec la poursuite de la contention multicouche.
📅 Résultat et Surveillance :
La cicatrisation de la plaie est complète après quelques semaines. Étant donné les antécédents significatifs d’exposition solaire de la patiente, une surveillance dermatologique annuelle de tout le corps est établie pour prévenir d’éventuelles complications futures
Conclusion : face à un hyperbourgeonnement qui ne répond pas aux traitements habituels ou qui présente une localisation atypique il faut systématiquement suspecter un cancer.
Résumé des Enseignements :
Un hyperbourgeonnement peut être un signe de granulome inflammatoire hyperplasique, souvent dû à une réaction à corps étranger ou une infection.
Il peut aussi masquer un cancer, nécessitant une vigilance accrue.