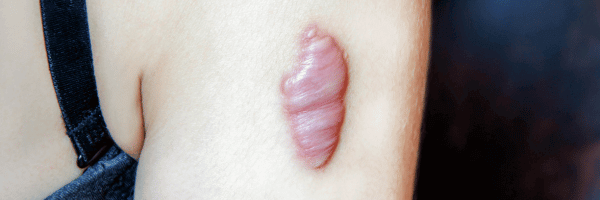
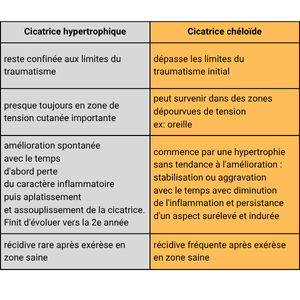
Les cicatrices hypertrophiques et les cicatrices chéloïdes représentent deux formes de cicatrisation pathologique fréquemment rencontrées après chirurgie ou traumatisme cutané. Elles partagent un mécanisme commun d’hyperprolifération fibroblastique, mais se distinguent par leur évolution clinique : la cicatrice hypertrophique reste confinée aux berges de la plaie et tend à régresser, tandis que la cicatrice chéloïde envahit les tissus sains voisins, formant une masse fibreuse persistante.
La prise en charge thérapeutique repose sur une prévention précoce (silicone, pressothérapie, hydratation) et, en cas d’évolution défavorable, sur des traitements curatifs combinés : injections de corticoïdes intralésionnelles, laser, voire chirurgie associée à une radiothérapie. L’objectif est d’obtenir une cicatrice plane, souple et indolore, tout en limitant le risque de récidive.
Sommaire
- Quelle est la différence entre cicatrice hypertrophique et cicatrice chéloïde ?
- Quelles sont les caractéristiques cliniques et histologiques d’une cicatrice hypertrophique ?
- Quelles sont les particularités de la cicatrice chéloïde ?
- Quels sont les facteurs de risque des cicatrices hypertrophiques et chéloïdes ?
- Quels traitements préventifs permettent d’éviter ces cicatrices ?
- Quels traitements curatifs peut-on proposer après six mois ?
- Quel est l’intérêt du traitement par laser ?
- Quand envisager la chirurgie et la radiothérapie ?
- Quels traitements ont démontré leur efficacité scientifique ?
- Sources
Quelle est la différence entre cicatrice hypertrophique et cicatrice chéloïde ?
Les cicatrices hypertrophiques et chéloïdes partagent une hyperprolifération dermique. La précocité du traitement chirurgical associé à la prévention secondaire a permis de réduire ces séquelles cutanées. C’est l’évolution qui va distinguer ces deux types de cicatrices.
Quelles sont les caractéristiques cliniques et histologiques d’une cicatrice hypertrophique ?
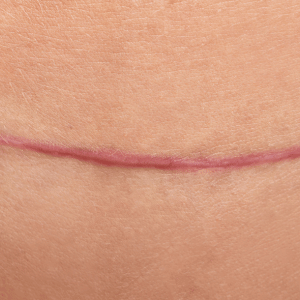
La cicatrice hypertrophique se manifeste par une lésion boursouflée, rouge, douloureuse et prurigineuse. Elle apparaît dans le mois suivant le traumatisme et reste confinée dans les limites de la plaie initiale, souvent dans les zones de tension cutanée.
Histologiquement, elle contient des myofibroblastes et du collagène de type III orienté parallèlement au derme. Elle tend à régresser spontanément après 12 à 18 mois. La récidive après exérèse chirurgicale reste rare.
Quelles sont les particularités de la cicatrice chéloïde ?
La cicatrice chéloïde débute comme une cicatrice hypertrophique mais évolue différemment. C’est une forme invasive et persistante. Elle est rare chez le brûlé.
En quoi la cicatrice chéloïde diffère-t-elle fondamentalement de la cicatrice hypertrophique ?
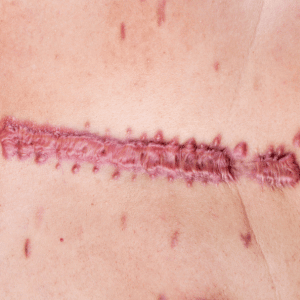
Elle envahit la peau saine et s’étend au-delà de la plaie initiale, formant des prolongements irréguliers parfois en « pinces d’écrevisse ». Elle apparaît même dans des zones sans tension (ex. : oreille).
Histologiquement, ses fibres de collagène sont plus épaisses et désorganisées, sans myofibroblastes, ce qui explique la fréquence des récidives après exérèse.
Quels sont les facteurs de risque des cicatrices hypertrophiques et chéloïdes ?
- Facteurs ethniques et génétiques : prévalence élevée chez les peaux noires et asiatiques.
- Âge : risque accru entre 10 et 30 ans.
- Localisation : sternum, épaules, cou, oreilles, visage, pubis, genou.
- Autres facteurs : infection, corps étranger, « peau grasse » (séborrhéique).
Quels traitements préventifs permettent d’éviter ces cicatrices ?
Pourquoi la prévention est-elle essentielle ?
La prévention débute dès la cicatrisation complète et se poursuit 6 semaines à 24 mois selon le contexte.
Le massage cicatriciel est-il efficace ?
Le massage cicatriciel (palper-rouler) favorise la souplesse et la revascularisation. Il débute trois semaines après le retrait des points.
Les pansements siliconés sont-ils un traitement clé ?
Les pansements siliconés (MEPIFORM®, CICA CARE®, LUMIDERM®…) sont le traitement de référence. Application progressive (2h/j → 16h/j), lavables et réutilisables. Pour les zones difficiles : gels de silicone (Cicaplast B5®, KELO-COTE®).
Quel est le rôle de la pressothérapie ?
Les vêtements compressifs (JOBST®, THUASNE®…) exercent une pression de 6 à 13,5 mmHg, réduisant œdème et tension cicatricielle.
Pourquoi l’hydratation cutanée est-elle importante ?
L’hydratation entretient la souplesse cutanée. Le gel de silicone s’applique matin et soir sur peau propre et sèche.
Existe-t-il d’autres traitements préventifs ?
La mécano-stimulation (LPG®) peut être proposée sur cicatrice mature et solide.

Quels traitements curatifs peut-on proposer après six mois ?
Quel est l’intérêt de la corticothérapie intralésionnelle ?
Les injections de triamcinolone acétonide (Kenacort®) réduisent l’inflammation, le prurit et l’épaisseur de la cicatrice. Applications topiques limitées pour éviter l’atrophie.
Quels sont les autres traitements injectables disponibles ?
- 5-Fluorouracile (5-FU) : aplatit les cicatrices et améliore les symptômes.
- Bléomycine : effet durable avec bonne tolérance.
Quel est l’intérêt du traitement par laser ?
Les lasers vasculaires (à colorant pulsé) ou fractionnés (CO₂, Er:YAG) réduisent la vascularisation et améliorent texture et souplesse. Le PDL est considéré comme le « gold standard ».
Quand envisager la chirurgie et la radiothérapie ?
Après un an sans amélioration, une révision chirurgicale peut être envisagée, associée à une brachythérapie post-opératoire à l’iridium 192 (4–5 fractions de 3 Gy).
Pour les lésions étendues : derme artificiel Integra® et greffe secondaire pour guider la cicatrisation.
Quels traitements ont démontré leur efficacité scientifique ?
- Pressothérapie (plaques ou gels de silicone)
- Injections de corticoïdes intralésionnels
- Correction chirurgicale ciblée
La prise en charge reste individualisée et multidisciplinaire, impliquant chirurgiens, dermatologues et radiothérapeutes.
Sources et références
- Prise en charge non chirurgicale des cicatrices hypertrophiques et chéloïdes (2018)
- Management of keloid and hypertrophic scars (2005)
- Le traitement médical des cicatrices hypertrophiques et chéloïdes (2018)
- Traitement des chéloïdes : où en sommes-nous ? Revue Médicale Suisse (2019)
- Management of Keloids and Hypertrophic Scars, American Family Physician (2024)
- Management of Keloids and Hypertrophic Scars (2009)
- Strategies to prevent hypertrophic scar formation: a review (2020)
- The Most Current Algorithms for the Treatment and Prevention of Hypertrophic Scars and Keloids, Plastic and Reconstructive Surgery (2021)
- Silicone sheets and new gels to treat hypertrophic scars and keloids: A short review (2020)
- The use of fluid silicone gels in the prevention and management of scars (2022)
- Topical Silicone Sheet Application in the Treatment of Hypertrophic Scars and Keloids (2016)
- Prevention and management of hypertrophic scars after laparoscopic surgery using silicone gel sheets (2022)
- An International e-Delphi Study on the Treatment of Keloids with Intralesional Corticosteroids (2024)
- Combined versus single treatment regimens for keloid therapy (2021)
- Treatment of hypertrophic scars and keloids using intralesional laser therapy (2020)