Alginate pansement : mécanismes, indications, mode d’emploi, complications et produits disponibles
Historique
Les pansements à base d’alginate, polymères naturels extraits d’algues brunes (principalement Laminaria), sont utilisés en chirurgie et en cicatrisation depuis les années 1980 après des travaux initiaux (alginate décrit au XIXe siècle, applications médicales standardisées au XXe siècle). Ils se sont imposés comme pansements « gélifiants » pour des plaies exsudatives et hémorragiques.Propriétés et mode d’action
- Composition : alginate de calcium (fibres non tissées) – parfois pur, parfois associé à de la CMC (carboxyméthylcellulose), ou chargé en ions argent. Formes : compresses et mèches (ribbons/packing).
- Gélification & structure M/G : l’« agent gélifiant » (blocs d’acide guluronique [G] et mannuronique [M], appelé aussi maluronique) détermine la consistance du gel : riche en G → gel plus ferme ; riche en M → gel plus souple. En pratique, la proportion G/M influe sur la gélification ressentie au retrait.
- Absorption par capillarité (latérale) : l’alginate absorbe de façon passive par capillarité (différent des hydrofibres de type CMC pure qui ont une absorption verticale limitant la diffusion latérale).
- Drainage élevé : fort pouvoir d’absorption et drainage important → toujours prévoir un pansement secondaire de recueil (idéalement à absorption verticale, p. ex. super‑absorbant) pour stocker les exsudats. Attention : si saturation, l’alginate peut relarguer des exsudats dans la plaie.
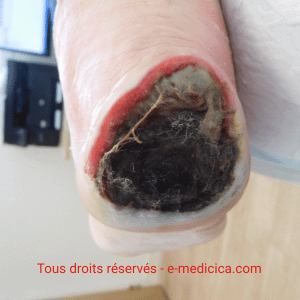
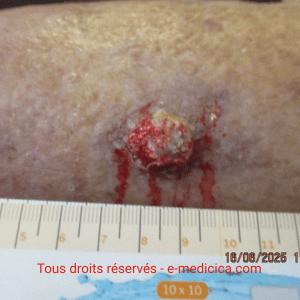
- Piégeage bactérien / action antibactérienne : les fibres piègent les germes (effet barrière), activité antibactérienne large (incluant Pseudomonas aeruginosa), renforcée si argent. Cliniquement, une exsudation vert/bleu‑vert (pyoverdine/pyocyanine) peut teinter le pansement et suggérer la présence de Pseudomonas.
- Pouvoir détersif : la gélification favorise le débridement autolytique.
- Hémostase : échange d’ions (Na⁺ des exsudats ↔ Ca²⁺ des fibres) → libération locale de Ca²⁺ et arrêt du saignement (effet hémostatique utilisé y compris en chirurgie).
Indications
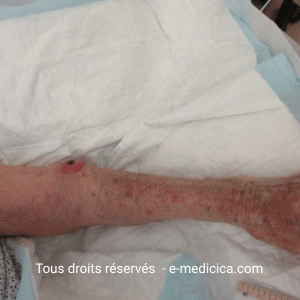
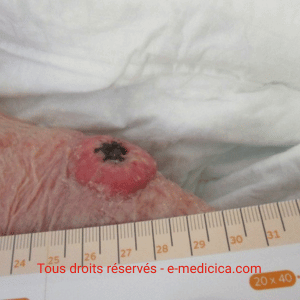
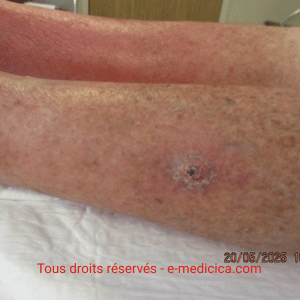
- Plaies exsudatives à fortement exsudatives (ulcères veineux/artériels/mixtes, escarres, plaies tumorales, plaies post‑opératoires et sites donneurs de greffe).
- Plaies hémorragiques (effet hémostatique) et plaies infectées (préférer les versions à argent en cas de charge microbienne élevée/risque d’infection).
- Plaies fibrino‑nécrotiques (effet détersif/gélification utile).
- Plaies cavitaires ou tunnelisées (formes mèches particulièrement adaptées).
Contre‑indications (et précautions)
- Plaies sèches : contre‑indication (risque d’adhérence/dessèchement).
- Hypersensibilité/intolérance : rare ; envisager allergie à la CMC si alginate associé à CMC.
- Hyperbourgeonnement : possibles cas avec des fibres CMC associées (observations cliniques) ; réduire l’humidité, privilégier alternance de pansement si besoin ou un alginate de calcium pur.
- Ne pas utiliser pour contrôler une hémorragie massive (préférer dispositifs d’hémostase dédiés).
Utilisation pratique (pas à pas)
Fréquence : réfection quotidienne en contexte très exsudatif/infecté ; sinon adapter à l’exsudat et à l’état du pansement secondaire.- Préparation : nettoyer/irriguer au sérum physiologique (NaCl 0,9 %).
- Dimensionnement : sur plaie superficielle, découper à la taille exacte (éventuelle superposition) pour éviter la macération des berges (capillarité latérale).
- Cavités larges : poser en accordéon.
- Plaies tunnelisées : mécher sans tasser, laisser un excédent visible pour le retrait ; si orifice étroit, humidifier légèrement l’extrémité de la mèche et introduire délicatement à la pince.
- Plaies peu exsudatives (si alginate indispensable) : humidifier très légèrement l’alginate avec NaCl 0,9 % puis couvrir d’un semi‑occlusif (hydrocellulaire/hydrocolloïde).
- Pansement secondaire : privilégier super‑absorbant (absorption verticale) ou hydrocellulaire.
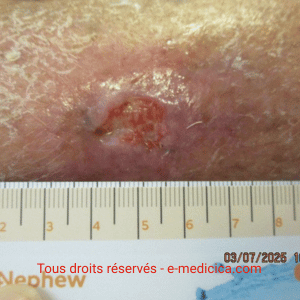
- Retrait : atraumatique. Si adhérence : saturer au NaCl 0,9 %, décoller lentement et délicatement.
- Découpe : l’alginate est découpable (stérilité à préserver).
Complications et conduite à tenir
- Assèchement/douleur au retrait ± saignement (plaie peu exsudative) → prévenir par humidification préalable et/ou changement de stratégie de pansement.
- Macération périlésionnelle (application trop large en superficiel) → recouper à la taille, protéger la peau, utiliser un secondaire vertical.
- Relargage d’exsudats (saturation, absence de recueil) → renforcer le secondaire, augmenter fréquence de réfection.
- Résidus de fibres (surtout si assoc. CMC ou tissages fragiles) → inspection systématique au retrait ; irriguer pour éliminer tout résidu (risque de colonisation/infection).
- Hyperbourgeonnement sous pansement très occlusif ou riches en CMC → espacer les changements, alterner avec pansement moins occlusif, contrôler l’humidité.
- Durée d’utilisation : pas de durée limite spécifique aux alginates ; adapter la fréquence et la poursuite selon l’exsudat (généralement quotidienne, sauf plaies peu exsudatives).
Produits disponibles & tailles (sélection, France / Belgique / Suisse)
NB : Tailles indicatives ; vérifier la dispo locale et remboursement. Tous nécessitent un pansement secondaire.France
- Algostéril® (Brothier) – compresses et mèches hémostatiques ; formats courants : compresse 10×10 cm, 10×20 cm ; mèche plate 5×40 cm, mèche ronde 30 cm.
- Kaltostat® (ConvaTec) – compresses 5×5 cm, 7,5×12 cm, 10×20 cm ; mèche (usage hospitalier).
- Suprasorb® A / A+Ag (Lohmann & Rauscher) – compresses 10×10 cm, 10×20 cm ; versions Ag disponibles.
- Melgisorb® / Melgisorb® Ag (Mölnlycke) – compresses 5×5 cm, 10×10 cm ; Ag pour plaies à risque infectieux.
- UrgoSorb® / UrgoSorb® Silver (Urgo) – compresse 5×10 cm, 10×12 cm, 10×20 cm ; mèche 5×30 cm ; version Ag (rope 2,5×30 cm).
Belgique
- Biatain® Alginate / Alginate Ag (Coloplast) – compresses 5×5 cm, 10×10 cm ; mèche 3×44 cm (Ag).
- Suprasorb® A ± Ag (L&R Belgique) – compresses 5×5 cm, 10×10 cm, 10×20 cm.
- Melgisorb® Ag (Mölnlycke) – compresses 5×5 cm.
Suisse
- Kaltostat® (ConvaTec) – compresses 5×5 cm, 7,5×12 cm, 10×20 cm ; mèches/tampons pour cavités.
- Melgisorb® Plus / Melgisorb® Ag (Mölnlycke) – compresses 5×5 cm, 10×10 cm.
- Biatain® Alginate / Alginate Ag (Coloplast) – disponibilité locale, formats équivalents (compresse 10×10 cm ; mèches longues).
« Alginate-pansement » : points différenciants
- Capillarité latérale vs verticale des hydrofibres (CMCs).
- Hémostase par échange Na⁺/Ca²⁺.
- Cavités/tunnels : mèches non tassées, dépassement visible.
- Toujours un secondaire à absorption verticale pour éviter macération/relargage.

FAQ clinique – Alginate
1. Qu’est‑ce qu’un pansement alginate et comment fonctionne‑t‑il ?
Pansement gélifiant à base d’alginate de calcium (fibres issues d’algues brunes). Absorption par capillarité (latérale) avec fort pouvoir d’absorption et drainage élevé ; gélification au contact des exsudats, piégeage bactérien (effet barrière), détersion favorisée. Hémostase par échange Na⁺/Ca²⁺. Toujours associer un pansement secondaire à absorption verticale.2. Différence entre pansement alginate et hydrofibre/hydrocolloïde ?
Alginate : absorption passive par capillarité (latérale), gélifiant, hémostatique ; nécessite secondaire vertical. Hydrofibre (CMC) : absorption verticale limitant la diffusion latérale. Hydrocellulaire ou hydrocolloïde : semi‑occlusif utilisé comme couvercle/secondaire notamment si plaie peu exsudative (après humidification légère de l’alginate si celui‑ci est indispensable).3. Pour quels types de plaies ?
Exsudatives à fortement exsudatives, hémorragiques, infectées (versions argent), fibrino‑nécrotiques, cavitaires/tunnelisées (formes mèches).4. Indication en cas de plaie infectée ou nécrotique ?
Oui : infectée (préférer alginate‑argent selon charge microbienne/risque) et fibrino‑nécrotique (détersif/gélification).5. Utilisation sur plaie peu exsudative ?
À éviter (risque d’adhérence/dessèchement). Si indispensable : humidifier très légèrement au NaCl 0,9 % puis couvrir d’un semi‑occlusif (hydrocellulaire/hydrocolloïde).6. Contre‑indications ?
Plaies sèches. Hypersensibilité/intolérance (rare) ; allergie à la CMC si association. Hyperbourgeonnement possible avec fibres CMC associées. Non adapté à l’hémorragie massive.7. Risques/effets secondaires d’un mauvais usage ?
Assèchement/douleur ± saignement, macération périlésionnelle, relargage d’exsudats si saturation/absence de recueil (risque colonisation/infection), résidus de fibres (surtout si assoc. CMC), hyperbourgeonnement.8. Comment appliquer correctement ?
Nettoyer/irriguer → découper exact en superficiel → accordéon en cavité → mécher sans tasser en tunnel (laisser dépassement, humidifier l’extrémité si orifice étroit) → secondaire super‑absorbant (ou hydrocellulaire) → réévaluer exsudat.9. Peut‑on découper un alginate ?
Oui, découpable (préserver la stérilité).10. Faut‑il humidifier avant application ?
Non systématique. Oui, légèrement si plaie peu exsudative ou pour faciliter l’introduction d’une mèche à orifice étroit.11. Quel pansement secondaire associer ?
Super‑absorbant (absorption verticale) en priorité ; hydrocellulaire possible.12. Fréquence de changement ?
Quotidienne en contexte très exsudatif/infecté ; ensuite adapter à l’exsudat et à l’état du secondaire.13. Retrait sans douleur/sans résidus ?
Saturer au NaCl 0,9 % si adhérence, retirer lentement ; inspection systématique et irrigation pour éliminer d’éventuels résidus.14. Que faire s’il adhère ?
Saturer au NaCl 0,9 %, détacher doucement.15. Tailles et présentations disponibles ?
Compresses (ex. 5×5, 7,5×12, 10×10, 10×20 cm selon marques) et mèches/rubans (ex. 2,5–5 cm de large, longueurs ~30–44 cm selon marques). Les formats précis varient par pays et marque (voir liste produits FR/BE/CH).16. Alginate imprégné (argent, miel) ? Dans quels cas ?
A privilégier en cas de charge microbienne élevée/risque d’infection.17. Principales marques (France/Belgique/Suisse) ?
France : Algostéril® (Brothier), Kaltostat® (ConvaTec), Suprasorb® A/A+Ag (Lohmann & Rauscher), Melgisorb®/Melgisorb® Ag (Mölnlycke), UrgoSorb®/UrgoSorb® Silver (Urgo). Belgique : Biatain® Alginate/Alginate Ag (Coloplast), Suprasorb® A ± Ag (L&R), Melgisorb® Ag (Mölnlycke). Suisse : Kaltostat® (ConvaTec), Melgisorb® Plus/Ag (Mölnlycke), Biatain® Alginate/Alginate Ag (Coloplast).18. Comment l’alginate favorise cicatrisation et hémostase ?
Gestion des exsudats par gélification/capillarité, détersion autolytique, piégeage des germes ; hémostase locale par libération de Ca²⁺ (échange Na⁺/Ca²⁺).19. Avantages vs autres absorbants ?
Fort pouvoir d’absorption, drainage élevé, hémostase et adaptation aux cavités/tunnels (formes mèches). Point clé : nécessite secondaire vertical pour limiter macération/relargage.20. Capacité d’absorption ?
Qualifiée de forte.21. Alginate vs hydrofibre : choix pour plaie cavitaire ?
L’alginate en mèche pour cavités/tunnels (mécher sans tasser, dépassement visible) est une bonne indications. Les hydrofibres sont une bonne alternative.22. Alginate vs mousse : efficacité pour plaie très exsudative ?
Les mousses hydrocellulaires ne sont pas indiquées pour une plaie très exsudative. Il est recommandé d’utiliser l’alginate en pansement primaire associé à un secondaire super‑absorbant (absorption verticale) ; un hydrocellulaire peut également être utilisé en secondaire. Les alternatives sont les pansements hydrofibres ou les pansements superabsorbants, les deux pouvant être associés.Conclusion
L’alginate‑pansement est un outil de première intention pour les plaies exsudatives, hémorragiques ou cavitaires. Son absorption par capillarité impose un secondaire à absorption verticale et une surveillance étroite pour prévenir macération et relargage. Les versions argentées élargissent l’indication aux plaies à risque infectieux (dont Pseudomonas). La sélection du produit (pur vs CMC, ±Ag, compresse vs mèche) et la technique d’application (taille exacte, accordéon, mèche non tassée) conditionnent le résultat. Changer quotidiennement en contexte très exsudatif, adapter ensuite au niveau d’exsudat.Gagnez en efficacité dans vos soins des plaies avec le Cicannuaire !
Cette base de données spécialisée vous aide à choisir rapidement le bon pansement, la crème adaptée ou le dispositif idéal. Conçu par des experts en cicatrisation, il s’adresse aux infirmiers, médecins, podologues et chirurgiens. Recherche par filtres, plans de soins personnalisés, mises à jour régulières… Un outil essentiel pour les professionnels du soin, des plaies chroniques aux plaies aiguës.
Références (2010–2025)
- Aderibigbe BA. Alginate in Wound Dressings. 2018 (revue). PMCID PMC6027439.
- Xie Y, et al. Application of Alginate‑Based Hydrogels in Hemostasis. 2022. PMCID PMC8871293.
- O’Meara S. Cochrane – Alginate dressings for venous leg ulcers. 2015. PMCID PMC7087437.
- WUWHS. Role and composition of wound exudate – Consensus Document. 2019/2020. PDF.
- Raizman R, et al. Rapid diagnosis of P. aeruginosa in wounds. 2021. PMCID PMC7917920.
- Abka‑khajouei R. Marine Drugs. 2022. Article.
- Sorbsan (Aspen). Booklet. 2023. PDF.
- Coloplast. Biatain Alginate / Alginate Ag. Fiches produit. FR‑US ; Ag.
- HAS – CNEDiMTS. Algostéril : mèche et compresse. 15/12/2020. Avis.